消化器内科医 加藤則廣さん
高齢者とは世界保健機構で65歳以上とされています。昨今の急速な高齢化社会への進展により便秘で悩まれる高齢の方が多くみられます。今回は、高齢者の慢性便秘症を取り上げます。
2023年7月に日本消化管学会から最新の「便通異常症診療ガイドライン2023」が出されました。従来のガイドラインと同様に出血を伴う便秘は大腸がんの可能性がありますので、早急に医療機関を受診して精密検査を受けることが推奨されています。
慢性便秘症とは「糞(ふん)便の十分量を快適に排出できない状態」と定義されています。慢性便秘症の罹患(りかん)率は高齢者では日常の活動度と密接な関連性があります。地域に在住されている高齢者では11~35%ですが、在宅で療養されている方は50~60%、介護施設に入居されている方では80%と報告されています。
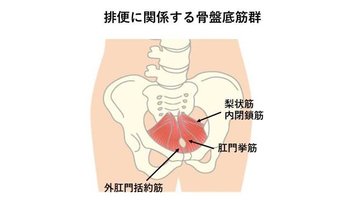
慢性便秘症の主な症状は、排便回数の低下、強いいきみを必要とする排便困難感や残便感です。しかし大腸以外に胃もたれや食欲不振などの症状もみられます。排便には骨盤底筋群=図=や腹筋などの骨格筋が重要な役割を果たしています。高齢者では、便秘に伴う食事量の減少による栄養障害が、全身の骨格筋肉量が減少するサルコペニアを来しやすくなります。サルコペニアは精神面や社会生活面にも衰えがみられるフレイルにつながり、さらに日常生活の質を低下させます。慢性便秘症による栄養障害は排便に関わる骨盤底筋群や腹筋の筋肉量を低下させ、慢性便秘をさらに悪化させます。そのため高齢者の慢性便秘症の対策には早い時期からカロリーやタンパク質の摂取を減らさないなど栄養対策を行うことが重要です。なお骨盤底筋群の機能不全は尿漏れや産後の子宮脱との関連性もあります。
一方、高齢者の多くは基礎疾患を有しています。糖尿病、甲状腺機能低下症、パーキンソン病、認知症やうつ病などは慢性便秘を来します。便秘を契機にこうした疾患が診断されることもあります。また慢性便秘症は脳心血管障害や慢性腎臓病を悪化させることが報告されています。一方、基礎疾患の治療薬が便秘を来す要因になることがあります。糖尿病薬であるα-グルコシダーゼ阻害薬、パーキンソン病治療薬である抗コリン薬、頻尿などの過活動性膀胱(ぼうこう)に対する治療薬であるムスカリン受容体拮抗(きっこう)薬、睡眠薬のベンゾジアゼピン系薬剤などは便秘になりやすくなります。また高血圧の薬であるカルシウム拮抗薬やアレルギー薬である抗ヒスタミン薬も同様です。
また高齢者は便意が低下しているのが特徴で、高度の便秘や宿便になっても放置されることが少なくありません。高齢者になると大腸憩室(大腸壁のへこみ)を有する頻度が高くなり、便秘で腸管内圧の上昇により穿孔(せんこう)する危険性も危惧されます。また寝たきりの高齢者は直腸潰瘍による大量の出血を来すこともあります。最近では、医療機関では、新しい便秘薬であるポリエチレングリコール、上皮機能変容薬、胆汁酸トランスポーター阻害薬などが処方されるようになっています。また病院によっては骨盤底筋群トレーニングを行う施設もあります。便秘でお悩みの高齢者は早めにかかりつけ医やお近くの医療機関でご相談されることをお勧めします。